News & Message
一位胸腔科醫師 下午的日常
結束早上的門診,已近下午1點半,我喝了一口水,趕至另一棟急重症病房要為一位病人的家屬解釋病情。我心裡納悶,也有些忐忑。70多歲的林老先生罹患第4期鱗狀細胞肺癌,已然讓我照顧了兩年,近10天來因為癌症惡化合併肺炎,造成意識昏迷。兒子雖然不捨,卻對預後瞭然,並代為簽署「拒絕心肺復甦術」同意書。我已給予安寧療護並連續輸注嗎啡以減緩林老先生的不適,以他這樣的病況有什麼理由需要緊急解釋呢?

早上10點多,住院醫師就為此焦急的打電話給我,然而門診區長長一串的病人名單讓我分身乏術,再加上坐在眼前的病人,肺癌術後才9個月,癌細胞就轉移了,我端詳著電腦斷層影像,安撫著病人情緒,絕對不是三言兩語就可以按鈴叫「下一號」的。我當時承諾住院醫師,下診後即刻就到病房與家屬碰面。
才來到護理站,已經聽到高濃度氧氣噴出的嘶嘶作響聲。住院醫師和實習醫師都因昨夜值班,中午過後即離院補休去了。我帶著團隊裡唯一在場的見習醫師來到林老先生的床邊。林老先生的呼吸,有一搭沒一搭的,監視面板上閃爍著紅色的警戒值。我耐住性子,對他兒子說:「老先生應該就是今晚了!對於病情,到底哪裡還有疑問?」
護理師搶話: 「是姐姐沒有辦法接受。」
我愣住。我常與林老先生閒話家常,知道他兒子開計程車,也知道老先生用僅存的退休金做了想做的事。然而,我從來不知道林老先生還有個女兒。
我問:「人呢?」
護理師說:「有事先離開了。她質疑為什麼沒用標靶藥,為什麼沒施行免疫治療,為什麼現在就可以放棄病人?」
「放棄?」我不解。
兒子說:「對不起!她在演戲啦!如果孝順,哪會今天才來探視。家庭醜聞啦!醫師,你只要減少我爸的痛苦就好,其他我來搞定,你可別見怪。」
我沈默了半晌:「你姐提出的治療方式對老先生現階段並不合適。」
兒子點頭。
見習醫師為林老先生做完理學檢查,拿下耳旁的聽診器:「痰蠻多的!」護理師:「但是每次都只能抽到一小口而已。」
我叫喚昏迷中的老先生,調好他指尖血氧監測夾的位置,握了一下他的手。老先生的手掌是冰的。
我離開病房,深吸了口氣,調整好情緒。待訪視完其餘的住院病人,已近下午4點半了。也許是因為中午的咖啡,也許是因為忙碌,胃酸逆流得讓人煩躁。我從背包裡找出胃藥來。
關於肺癌,與見習醫師的對話
臨床情境永遠超乎教科書所能提及的範圍。教科書要醫師有同理心,希臘哲人「希波克拉底」要醫師以純潔神聖之心執行醫療職務,可是沒有人教導醫師要如何處理人與人間那逐日潰堤的信任。我一邊和見習醫師走到會議室,一邊和他說出我的感慨,也期勉他把握見習時多看多學的機會,待進入了實習階段,要不就是值班後補休,要不就是忙碌於代理補休同學的工作。我雖然在查房後撥出額外的時間教學,但實習醫師或住院醫師的手機卻總是在教學的時候輪流響起,好似在提醒我下課的鈴聲已然來到。
然而,今天的會議室只剩我和見習醫師,分外安靜。
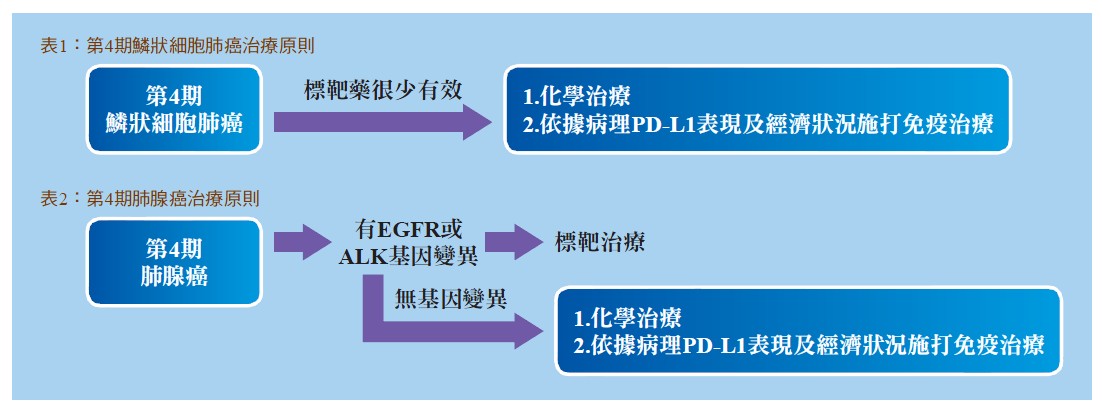
見習醫師說出了標準答案:常見的「非小細胞肺癌」有鱗狀細胞肺癌及肺腺癌,鱗狀細胞肺癌好發於偏中央的位置,和抽菸有高度的相關性。我在白板上寫下第4期鱗狀細胞肺癌(表1)及肺腺癌(表2)的治療原則,同時解釋著:「標靶藥物對鱗狀細胞肺癌的有效率極低,治療主幹仍是化學治療。關於近來火紅的免疫治療,有20%的肺癌病人可受益於此類藥物的注射。如果再細分次族群,抽菸者對免疫治療的有效率較高。相反的,具有表皮生長因子(EGFR)突變的肺腺癌病人,只有個位數的比率在免疫治療下能獲得控制。免疫治療最大的缺點,是1個月約需自費15-20萬元。再者,反應不快,約略要2-3個月才能看到效果。因此,即使不考慮經濟因素,免疫治療也無法讓林老先生起死回生。」
見習醫師問: 「如果錢要花在刀口上,會優先建議哪一類肺癌病人施打免疫藥物?」
我說:「根據實證醫學顯示,病理組織的PD-L1標記表現愈高,有效的機率愈大。」
下午5點了。我擦掉白板上的字,也結束了今日的例行工作。
他的心事,一個尚無定論的困惑
要離開會議室時,見習醫師說他的胸腔X光健康檢查報告有小結節,不知道會不會是肺癌?
我仔細看了他的片子,沒有特別不正常的陰影。又提醒他,胸腔X光片存在了太多死角,唯有「低劑量電腦斷層掃描」對於高危險族群的早期肺癌偵測具有明確效益。最後,我拍著他的肩膀說:「你沒有抽菸,也不到30歲,不必耽心。」
見習醫師:「我媽媽有肺腺癌。」
我的心臟抽了一下。
見習醫師又說:「肺癌治療進步得太慢了!我媽媽自費吃了1年的標靶藥,產生抗藥性後改打化療,在我高一那年過世了。」
我說:「光是具有肺腺癌家族史的健康者,是否就該列為高危險族群,還沒有定論。因此,全國各大醫學中心正進行相關的研究案,相信再過不久就會出現比較明確的證據。對了,你母親是那一種型態的基因突變?」
見習醫師說:「不知道。只記得1個月的藥費快6萬元,我因此停掉了補習班的數學課。」
約莫10年前,臨床醫師歸納出東方人、不抽菸女性罹患了肺腺癌,服用表皮生長因子酪胺酸激酶抑制劑(EGFR-TKI)後,肺癌有一半的機會可獲得控制。幾年後,才發展出以基因突變來更準確地預測藥效,而一線治療的健保給付就是更晚期的事了。近幾年因為有更多的標靶藥物投入巿場,藥價才打了6折。
我和見習醫師在廊道上等候電梯。我有些疲累,見習醫師看來心事重重,我們都沈默不語。我從高樓的透明窗遠眺街上來往的人群,寒流來襲,雖然已近耶誕節,街景卻有些蕭索。
下樓電梯來了。不是我的方向,我要到樓上辦公室。見習醫師則進入電梯。
終有一日,肺癌能獲得穩定控制
對街商店前的耶誕樹亮起了LED燈。我想起在我還是見習醫師的年紀時,那個年代,標靶藥物仍是天方夜譚,關掉免疫剎車與癌症治療仍是風馬牛不相及,我們為病人施打的化療藥物是「健澤」(Gemcitabine)。我對這個藥物印象特別深刻,原因是漫畫家佐藤秀峰在《醫界風雲》裡刻畫了一個熱血到幾近白目的住院醫師齋藤英二郎,他幫辻本太太施打「健澤」後,腫瘤縮小了,辻本太太卻吐得鎮日都抱著馬桶。但是我的病人並沒有任何痛苦的副作用,那時我才知道,嘔吐、掉頭髮、綁頭巾,是大家對化療深不可移的刻板印象。
倏忽過了十多年,「怪醫秦博士」變成「怪醫黑傑克」,《醫界風雲》也改名《住院醫師PGY》,協同化療的血管抑制劑出現了,驅動肺腺癌的基因EGFR、ALK、ROS1、BRAF也一個一個被尋獲。拜次代基因定序的發展之賜,我們有機會光憑抽血,不用再次接受侵入型的切片檢查,就可探查出標靶藥的抗藥機轉,阻斷PD-1或PD-L1這套免疫剎車,也能讓少許比率的肺癌有機會能被T-淋巴球殲滅。
已轉移的肺癌,絕大多數仍是不可治癒的疾病。在琳琅滿目的治療中,每個病人也許都只能適用一小部分,然而一小部分慢慢累積,幾個月存活期慢慢的突破,終有一日,我們能把肺癌控制成一個穩定而慢性化的疾病。
為了兩日後的教學,我步入電梯,準備到樓上辦公室整理肺癌的最新知識。我想,近10年肺癌的進展並不慢啊!否則,背包裡的論文不會厚厚一大疊,如此沈重。
資料來源 : 中國醫訊第176期